Для сахарного диабета характерно распространенное поражение сосудистой системы – ангиопатия («ангион» по-гречески означает сосуд, а «патос» – болезнь). Изменение мелких сосудов называется микроангиопатией. Одним из проявлений генерализованной микроангиопатии является ретинопатия.
Прогрессирование диабетической ретинопатии, как правило, происходит последовательно от небольших начальных проявлений, которые характеризуются повышенной проницаемостью сосудов сетчатки (непролиферативная ретинопатия), до изменений, связанных с нарушением проходимости сосудов (препролиферативная ретинопатия).
А затем до наиболее тяжелой стадии диабетического поражения сетчатки, которая характеризуется разрастанием новообразованных сосудов и патологической соединительной ткани (пролиферативная ретинопатия).
Какие изменения характерны для непролиферативной диабетической ретинопатии?
Наиболее ранним проявлением непролиферативной диабетической ретинопатии являются расширение мелких сосудов и появление выпячиваний их стенок (микроаневризмы).
Это связано с гибелью клеток, отвечающих за поддержание эластичности сосуда, и разрушением прочных межклеточных связей оставшихся клеток.
Это приводит к повышенной проницаемости сосуда и, как следствие, к появлению одного из основных признаков диабетической ретинопатии – кровоизлияний. Они могут располагаться в различных частях сетчатки.
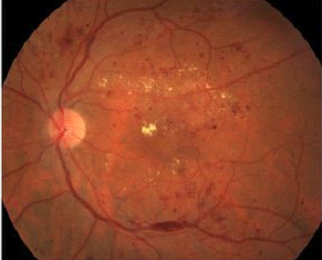
При поражении центральной части глазного дна кровоизлияния могут приводить к существенному ухудшению зрения.
Кроме кровоизлияний, возможно еще и просачивание через измененную сосудистую стенку различных компонентов крови (экссудация). Выход этих веществ за пределы сосудов может приводить к образованию «твердых» экссудатов – очагов желтоватого цвета с четкими границами, которые окружают зону отечной сетчатки, а также могут локализоваться вокруг микроаневризм. Иногда «твердые» экссудаты называют липидными, или жировыми отложениями в сетчатке.
Эти патологические процессы, в первую очередь, происходят в мельчайших сосудах, поэтому в основном страдает централь-ная часть сетчатки. Для нормального функционирования сетчатки (особенно в макуле) необходима ее прозрачность, и даже незначительная ее потеря может приводить к снижению зрения.
Такое состояние называется макулярным отеком, который является основной причиной потери центрального зрения у больных диабетом. Просачивание из сосудов в других отделах сетчатки обычно не оказывает никакого воздействия на зрение.
Симптомы макулярного отека
Пациент с макулярным отеком будет жаловаться на различное по степени выраженности (в зависимости от количества просочившейся за пределы сосуда жидкости) ухудшение зрения. Это может быть появление легкого тумана, более густое затемнение или искажение видимых предметов.
Поражение, как правило, затрагивает оба глаза, хотя выраженность процесса может быть различной. Если поражение в значительной степени затронуло макулярные зоны обоих глаз, то пациент может испытывать трудности в связи с двусторонней потерей центрального зрения.
Даже при утрате способности к различению мелких деталей обоими глазами вследствие выраженного макулярного отека пациенты постепенно приучаются пользоваться зонами сохраненной сетчатки, граничащими с центральными отделами макулярной области, чтобы лучше видеть детали.
Если один глаз остается длительное время непораженным, то это может маскировать даже серьезные зрительные проблемы другого глаза и пациент долго не замечает нарушения зрения.
В этом и заключается коварство этого грозного проявления диабетического поражения сетчатки.
Поэтому очень важно, чтобы пациенты также и самостоятельно занимались диагностикой диабетического макулярного отека.
Как выявить макулярный отек?
Очень важно, чтобы пациент отдавал себе отчет в том, как он видит каждым глазом в отдельности. Если пациент сможет определить снижение зрения на стадии обратимых изменений, то лазерное лечение будет проведено вовремя и вероятность сохранить зрение высоким значительно больше.
Когда сетчатка в макулярной зоне уже серьезно повреждена, лазерное лечение, как правило, не столь эффективно.
Поэтому каждый пациент должен проверять зрение каждого глаза в отдельности практически ежедневно.
Самый лучший способ проверки зрения для обнаружения даже небольших изменений – это использование так называемой сетки (теста) Amsler’а.
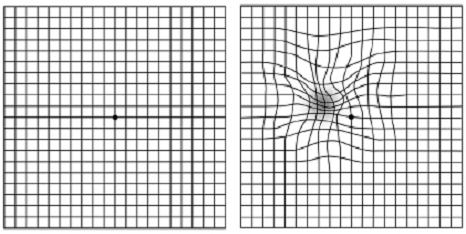
Можно использовать обычный листок из школьной тетрадки в клетку. Необходимо отделить квадрат размером 10х10 сантиметров и поставить в его центре точку.
Далее надо проводить исследование в следующем порядке:
— надеть свои очки для чтения;
— прикрыть один глаз;
— смотреть все время только на центральную точку;
— не отрывая взгляд от центральной точки, оценить, все ли линии прямые и ровные и все ли клеточки равны по размеру;
— обратить внимание: нет ли зон, где рисунок искажается, затуманивается, обесцвечивается;
— провести точно так же исследование другого глаза.
Подробнее рассказывает Заведующая отделением лазерной хирургии — Семенова Татьяна Николаевна:
Если при данном исследовании обнаруживаются какие-либо изменения, необходимо немедленно обратиться к своему врачу.
Такой способ диагностики центральных диабетических изменений позволит существенно сократить количество запущенных макулярных отеков, а следовательно, сохранить зрение многим пациентам.
Данная методика достаточно информативна, однако позволяет выявлять только те поражения сетчатки, при которых страдает макулярная область.
Диабетическая ретинопатия – очень коварное заболевание. Изменения развиваются постепенно и могут не иметь никакой симптоматики не только на начальных стадиях, но даже и при далеко зашедшем процессе, если затрагивают только периферическую часть сетчатки.
Поэтому изложенный способ диагностики ни в коем случае не заменяет офтальмологических осмотров.
Какие изменения еше могут приводить к ухудшению центрального зрения при непролиферативной диабетической ретинопатии?
Кроме патологического просачивания содержимого сосудов, приводящего к развитию макулярного отека, может возникать резкое нарушение кровоснабжения макулы. Развивается состояние, подобное инфаркту при поражении сердца или инсульту при поражении головного мозга, которое называется ишемической макулопатией.
Оно приводит к значительному и резкому ухудшению центрального зрения и, к сожалению, практически не поддается лечению.
Если Вы ощущаете, что зрение ухудшилось, немедленно обратитесь к специалисту. Он поможет подобрать правильное лечение и Вы сможете сохранить зрение надолго.
Статья подготовлена заведующей отделением «Лазерной хирургии» ЦЛКЗиМ, кандидатом медицинским наук, врачом высшей квалификационной категории — Семеновой Татьяной Николаевной.




